- KOMPENSUOJAMI PRODUKTAI
-
PRIEMONĖS, PAGAL SENSORINIUS POREIKIUS
- Ergoterapija
- Balansavimui
- Koordinacija
- Fizioterapija
- Logoterapija
- Kineziterapija
- Aromaterapija
- Muzikos terapija
- Rašymo ugdymui
- Pasunkintos priemonės nusiraminimui
- Smulkioji motorika
- Smėlio ir šviesos terapijai
- Taktilika
- Sensorinė integracija
- Lavinamosios priemonės vaikams
- Priemonės vaikams iki 2 metų
- Suaugusiųjų užimtumas
- Autizmas
- Demencija
- Relaksacija
- AKCIJOS
-
SENSORINĖ ĮRANGA
- Sensoriniai kambariai
- Interaktyvios projekcijos
- Bevieliai valdymo pultai, sistemos
- Sienų skydai
- Burbulų vamzdžiai ir burbulų sienelės
- Šviečiantys pluoštai, kilimai
- Specialus apšvietimas
- Sėdmaišiai
- Dėlionės, mozaikos, konstruktoriai
- Projektoriai
- Minkšti baldai
- CD, DVD įrašai, mokymai
- Hamakai, supynės
- Edukaciniai žaidimai
- Paminkštinimai, minkšti žaislai
- Minkšti baseinai su kamuoliukais
- UV sensorinės priemonės
- Kamuoliai ir kamuoliukai
- Veidrodžiai
- Garso sistemos ir jų priedai
- Aroma difuzoriai ir jų priedai
- Antklodės, liemenės, apykaklės
- Ausinės, šalmai
-
SLAUGOS PRIEMONĖS
- Elektrinės slaugos lovos
- Spintelės ir staliukai
- Mechaninės funkcinės lovos
- Išlipimo detektoriai ir kritimų prevencija
- Čiužiniai ir kitos pragulų profilaktikos priemonės
- Komforto kėdės
- Keltuvai
- Kėlimo diržai keltuvams
- Kėlimo ir persikėlimo priemonės
- Evakuacijos priemonės
- Fiksavimo ir prilaikymo priemonės
- Dušo, tualeto ir vonios įranga
- Širmos
- Logistikos vežimėliai
- Apsauginė patalynė, paklotai
- Neįgaliųjų technika
- SLAUGOS PRODUKTŲ PARINKIMO VADOVAS
- Nemokama linija - 880000225, 841540204
- Susisiekite - pardavimai@slaugivita.com
Pragulos. Profilaktika ir gydymas
Pragulos. Profilaktika ir gydymas
2020-04-03
Jūratė Gimžauskienė
VšĮ Vilniaus universiteto ligoninė Santaros klinikos
Vilniaus universitetas Medicinos fakultetas Sveikatos mokslų institutas Slaugos katedra
Gydytoja Gintarė Vaitkienė
VIKO, SPF reabilitacijos katedra
Empatija neuroklinika
Pragulos– tai viena dažniausių sveikatos priežiūros aplinkoje atsirandančių komplikacijų. Jos greitai išsivysto, bet lėtai gyja. Pragulos siejamos su prasta slauga, blogai parinktomis slaugos ar gydymo priemonėmis.
Kam gresia pragulos?
Pragulos gali susidaryti kiekvienam. Pragulos susidaro sergantiems žmonėms, jauniems ir seniems. Laimei, dauguma mūsų turim mus įspėjantį mechanizmą, kuris puikiai veikia.
Mes visi esame buvę ilgai trunkančiame teatro spektaklyje ar kino filme ir esame pajutę gerai žinomą „skausmą sėdmenyse“. Tai yra mūsų kūno būdas pasakyti mums, kad jeigu toliau sėdėtume nepakeisdami padėties, ilgainiui mums išsivystytų pragulos.
Jeigu mes ignoruotume šį perspėjimą, skausmas taptų nepakeliamas ir atsirastų pragula. Tokiu pat būdu organizmas mus perspėja ir priverčia apsiversti, kai miegame. Jeigu čiužinys kietas, vartomės dažniau.
Didelės pragulų atsiradimo rizikos grupei priklauso paralyžiuoti žmonės, kurie praradę odos jutimus. Jie neturi perspėjamojo mechanizmo. Dauguma žmonių, kurių judėjimo funkcija sutrikusi, gali pakankamai gerai pasirūpinti savimi ir gerai suvokia, kas vyksta, kai jie sėdi ar guli.
Mums senstant, tolerancija skausmui didėja. Taip vyksta dėl reiškinio, vadinamo neuropatija. Kad įspėjantis mechanizmas dėl to silpnėja yra ne vienintelė priežastis, kodėl vyresni žmonės apskritai priklauso rizikos grupei, tačiau greta kitų su amžiumi organizme vykstančių pokyčių (normalių ir susijusių su liga) tai padidina riziką susidaryti praguloms.
Pragulos yra problema, visų prima susijusi su blogesne paciento gyvenimo kokybe (diskomfortą sukelia kvapas, skausmas, tvarstymas), sunkesne pacientų slauga (slaugantiems asmenims sunku matyti paciento kančią, reikalinga ir nuolatinė fizinė pagalba keičiant ligonio kūno padėtį), be to, pragulos siejasi su didesniu pacientų mirtingumu dėl įvykusių komplikacijų (vyrauja infekcijos sukeltos komplikacijos).
Užsienio tyrėjai nustatė ir ekonominio aspekto svarbą. Moksliniais tyrimais nustatyta, kad pragulų gydymo kaina kelis kartus pranoksta profilaktikai skiriamas lėšas: pragulų gydymo kaina ligoninėje yra 10 kartų didesnė nei jų profilaktikos kaina.[13]
Europos pragulų tyrėjų grupė „European Pressure Ulcer Advisory Panel EPUAP “ (EPUAP) bendradarbiaudama su „US National Pressure Ulcer Advisory Panel“ ( NPUAP ) 2014 m., gairėse nurodo veiksmingas pragulų profilaktines priemones. Gairės apima 575 rekomendacijas ir/ar tyrimų/mokslinių tiriamųjų darbų santraukas tokiomis temomis apie pragulas: etiologija; rizikos įvertinimas; odos ir audinių įvertinimas; prevencinė odos priežiūra; profilaktiniai tvarsčiai; mikroklimato kontrolė; audeklai ir tekstilė; mityba; padėties keitimas ir ankstyva mobilizacija; paremiamieji paviršiai; pragulų klasifikacija; medicininių prietaisų/priemonių sukeltos pragulos; žaizdų įvertinimas; gijimo stebėjimas/monitoringas; skausmo įvertinimas ir gydymas; pragulų valymas; pažeistų audinių pašalinimas chirurginiu būdu; žaizdų tvarsčiai; infekcijos įvertinimas ir gydymas (elektros stimuliacija, neigiamo slėgio žaizdų terapija, gydymas elektromagnetiniu lauku) ir operacinis gydymas. Plačiau galima susipažinti minėtos grupės platformoje: http://www.epuap.org/[1]
Pragulų apibrėžimas
Terminui pragula apibrėžti vartojami įvairūs aiškinimai. Terminas pragula (decubitus) kilęs iš lotynų kalbos žodžio decumbere, ką išvertus į lietuvių kalbą reiškia gulėti plokščiai.
- Pragula – vietinis išeminis odos, poodinių ir gilesnių audinių pažeidimas, atsiradęs sutrikus kraujotakai, audinių mitybai, kai jie nepakankamai aprūpinami deguonimi spaudžiamose kūno vietose.[2]
- Pragula– tai įvairaus laipsnio audinių vientisumo defektai, atsirandantys veikiant išoriniams arba vidiniams veiksniams, sutrikdantiems audinių mitybą. [3]
|
Kapiliarai, mūsų smulkiausios arterijos, yra atsakingi už kraujo, prisotinto deguonies ir maisto medžiagų, transportavimą į ląsteles. Iš ląstelių kapiliarais transportuojamos metabolizmo proceso metu susidariusias nereikalingos medžiagos. Jeigu kapiliarai dėl kokių nors priežasčių negali funkcionuoti ir pernešti kraujo su deguonimi bei maisto medžiagomis ir šalinti atliekų iš ląstelių, ląstelės po pusantros valandos uždūsta ir miršta!
Pragulų susidarymas gali būti palygintas su vulkano išsiveržimu. Prieš vulkano išsiveržimą žemyn į vulkaną teka skysta lava, tačiau po kurio laiko lava pradeda kilti aukštyn ir išsiveržia! Pragulos paprastai pradeda susidaryti giliai ir suardo epidermį ar/ir odą. Pirmiausia pasirodo nedidelė skylutė, tačiau po ja jau gali slėptis gilus suirusio audinio krateris.
Pragulų simptomai
Išorinis pragulų vaizdas labai įvairus, tai gali klaidinti taikant gydymo ir profilaktikos priemones. Pragulos gali pasireikšti kaip:
- Odos šlapiavimas;
- Odos įtrūkimai;
- Ilgalaikis odos nuspaudimas;
- Neblykštantis, šiltesnis paraudimas nuspaudimo vietoje – eritema;
- Pažeidimas, atrodantis kaip nubrozdinimas, pūslė;
- Odos kietumo pakitimai: suplonėjusi, sukietėjusi oda;
- Odos pūslės atsivėrimas, gilesnių audinių pažeidimas;
- Nekrozės židiniai aplink nuspaudimą.
- Odos opos;
[prieiga per internetą:http://ligos.sveikas.lt/lt/ligos/odos_ligos/pragulos]. [5]
|
1.2 Pragulų atsiradimo rizikos veiksniai
Patomechaniniai (kitaip vadinami pirminiais) veiksniai:
- spaudimas (kompresija)
- tempimas/slinkimas (plėšimo jėga/šliejimasis)
- maceracija (drėgmė)
- trintis/trynimas (nubrozdinimas)
| spaudimas | tempimas | trintis | maceracija |

Šie rizikos veiksniai dar yra vadinami tiesioginiais, nes tiesiogiai mechaniškai pažeidžia minkštųjų audinių struktūrą. Spaudimas gali būti tiek odos paviršiuje, tiek giliuosiuose audiniuose prie kaulo, todėl susiformuoja paviršinis ir gilusis nekrozės židinys.
Ypač didelė rizika atsirasti praguloms, kai susiduria visi 4 patomechaniniai rizikos veiksniai: spaudimas, tempimas/slinkimas, drėgmė, trintis/trynimas.
Patofiziologiniai veiksniai (kitaip vadinami antriniais) skirstomi į vidinius ir išorinius:
Vidiniai veiksniai, predisponuojantys pragulų vystymąsi:
- baltymų stoka (prasta, nepakankama mityba)
- temperatūros pokyčiai: karščiavimas (ar atvėsimas)
- sumažėjęs judrumas (nebudrumas, savaiminių judesių stygius)
- odos jutimų sutrikimas (susilpnėjęs jutimas)
- drėgna oda
- šlapimo, išmatų nelaikymas
- bendrinė ir vietinė infekcija
- psichikos sutrikimai
- odos vientisumo pažeidimas
- vyresnis ligonio amžius
- mažakraujystė
- išsekimas (bloga mityba; vitaminų A, E, C, kalcio, cinko trūkumas)
- stuburo smegenų pažeidimas (spazmai, heterogeninė osifikacija,
- medikamentai
- rūkymas
- arterinio kraujo spaudimo sumažėjimas
- didelė operacija
- padidėjęs ar sumažėjęs kūno svoris
- psichologinė įtampa [6] , [2]
Išoriniai veiksniai, predisponuojantys pragulų vystymąsi:
- Nepatogūs, spaudžiantys, drėgni, susiraukšlėję rūbai, patalynės nelygumai (raukšlės, trupiniai), čiužiniai, vėžimėliai.
- Netaisyklingai naudojama perkėlimo technika bei pagalbinės perkėlimo priemonės.
- Medicininiai įtaisai: endotrachėjiniai vamzdeliai, inplantai, nazaliniai vamzdeliai, kateteriai, drenai ir centrinių venų kateteriai.
- Žemas medicinos personalo žinių lygis, netinkama slauga, įgūdžiai, motyvacijos stoka ir personalo stoka.
- Kiti autoriai prie išorinių veiksnių priskiria blogą darbo organizavimą, ugdymo medžiagos, įrangos pragulų profilaktikai vykdyti trūkumą.
Pragulų išsivystymo rizikos įvertinimas
Slaugytojas turėtų atsižvelgti į visus pragulų išsivystymo rizikos veiksnius ir įvertinti pragulų išsivystymo rizikos laipsnį kiekvienam pacientui.
|
Pragulų rizika turi būti įvertinta pacientus atvykus. |
|
Visų riziką patiriančių pacientų atžvilgiu turi būti imtasi profilaktinių priemonių ir parengtas individualus priežiūros planas. Priežiūros plane aprašomi tikslai, planuojamos priemonės ir jų taikymo būdas, taip pat aprašomi ir įvertinami rezultatai. |
|
Slaugytojai turėtų būti mokomi įvertinti riziką, imtis prevencijos ir dažnai apžiūrėti ligonius, kad pragulų būtų išvengiama arba jos būtų atpažintos ankstyvos stadijos.
Rizikos įvertinimas ir aiški pragulų profilaktikos strategija leidžia identifikuoti riziką patiriančius pacientus ir imtis atrinktų profilaktinių priemonių.
Pragulų susidarymo rizikai įvertinti pateikiami įvairūs testai ir skalės. Bent vienas(-a) iš jų turi būti naudojamas(a) kaip priedas prie klinikinio įvertinimo.
Pagal Waterlow skalę vertinamos devynios sritys: KMI, šlapimo/išmatų nelaikymas, odos tipas, vaistai, operacijos trukmė, neurologinės problemos, mobilumas, patikrinimas dėl prastos mitybos, lytis ir amžius. 10 ir aukštesnis balas rodo, kad asmuo priklauso pragulų atsiradimo rizikos grupei.
Pagal modifikuotą Nortono skalę vertinamos aštuonios sritys: psichinė būklė, fizinis aktyvumas, galėjimas judėti, maisto vartojimas, skysčių vartojimas, šlapimo/išmatų nelaikymas ir bendra sveikata. Maksimalus balas yra 28 ir asmenys, surinkę 20 ar mažiau balų, priskiriami prie pragulų atsiradimo rizikos grupės. Ši skalė rekomenduojama slaugant vyresnio amžiaus žmones. Ji taip pat plačiausiai naudojama kasdieniame darbe, nes nereikalauja daug laiko norint įvertinti pragulų atsiradimo riziką ir profilaktikos būtinumą.
Pagal Rizikos vertinimo programą/Rizika pagrįstus bandymus (angl. RAPS/RBT) vertinamas fizinis aktyvumas, galėjimas judėti, drėgmės poveikio odai laipsnis, maisto vartojimas, skysčių vartojimas, jutimas, trintis ir šlytis, kūno temperatūra ir serumo albuminas. Maksimalus balas yra 39 ir asmenys, surinkę 31 ar mažiau balų, priskiriami prie pragulų atsiradimo rizikos grupės.
Pagal Bradeno skalę vertinamos penkios sritys: sensorinis suvokimas, drėgmė, aktyvumas, mobilumas bei trintis ir šlytis. 18 ir mažesnis balas rodo, kad asmuo priklauso pragulų atsiradimo rizikos grupei.
Pragulų klasifikacija
Pragulų klasifikacija remiantis Europos konsultacinės pragulų gydymo grupės rekomendacijomis:
- I laipsnis: nepažeistos odos neblykštanti eritema. Pakitusi odos spalva, padidėjusi temperatūra, tinimas, induracija arba sukietėjimas irgi gali būti pragulos požymiai, ypač asmenų, kurių odos spalva tamsi.
- II laipsnis: dalinis odos suplonėjimas, apimantis epidermį, dermą arba ir epidermį, ir dermą. Opa yra paviršinė, kliniškai atrodo kaip nubrozdinimas arba pūslė.
- III laipsnis: odos nebelieka, pažeidžiamas poodis arba atsiranda poodžio nekrozė. Pažeidimas arba nekrozė gali plisti gilyn, tačiau neapima po poodžiu esančios fascijos.
- IV laipsnis: žymus audinių irimas, nekrozė arba raumenų, kaulų, atraminių struktūrų pažeidimas, odos sluoksnis gali būti išlikęs arba suiręs. Sunki nekrozė vertinama kaip VI laipsnio pragula, net jei oda yra nepažeista, kaip gali būti, pavyzdžiui, kulnų srityje.[5]
Atskirai išskiriama pragula, neturinti apibrėžto laipsnio. Tai tokia pragula, kai audinių pažeidimas nežinomas ir/ar įtariamas gilusis audinių pažeidimas, gylis nežinomas. Šis apibūdinimas taikomos toms praguloms, kurių dar neįmanoma klasifikuoti: [13]
Pragulų lokalizacija
Pragulos gali atsirasti bet kurioje kūno vietoje, tačiau tam tikros sritys yra joms ypač jautrios. Plotai, kuriuose tarp kaulų ir odos yra mažai riebalinio audinio, priklauso didelės rizikos zonoms. Pacientui, kuris sėdi vežimėlyje, pragulos susidaro kitose vietose nei pacientui, kuris guli lovoje.



Pagal lokalizaciją pragulos skirstomos taip:
- Išorinės pragulos – atsiranda kūno paviršiuje, tipinėse vietose, tai yra išsikišimuose, kuriuos sėdint ar gulint labiausiai spaudžia kūnas: pakaušis, nugaros išsikišimai, mentės, pečiai, alkūnės, kryžkaulis, šlaunikaulio gūbrys, sėdynkaulio gumburas, kelis, kulnai, pėdos šonas.
- Vidinės pragulos – atsiranda dėl organizme esančių kateterių, zondų, stentų. [3]
Pragulų vertinimas/ištyrimas
Odos apžiūra
Tikrinant odą reikėtų vertinti, ar ji nedrėgna ir neįtrūkusi, ar nėra edemos, pakilusio karščio, sukietėjusių ar suminkštėjusių vietų, egzemos ar išbėrimo. Reguliarius odos tikrinimas būtinas siekiant nustatyti ankstyvus pragulų požymius.
Slaugytojo veiksmai vertinant paciento odą:
- Paciento odos ir bendrą sveikatos būklę slaugytojas turi įvertinti pirmojo susitikimo metu.
- Viso kūno odą reikia apžiūrėti kartą per dieną. Esant rizikos veiksnių, apžiūrėti odą reikia bent du kartus per dieną.
- Įvertinant ypatingą dėmesį reikia skirti šiems pacientams: gulintiems lovoje ar sėdintiems invalido vežimėlyje, negalintiems pakeisti kūno padėties be medikų, namiškių ar kitų pagalbos, nelaikantiems šlapimo, išmatų, pacientams, kurių mityba nėra visavertė; turintiems proto negalią pacientams.
- Keičiant kūno padėtį ar tolygiau paskirstant atskiroms kūno dalims tenkantį svorį, būtina atkreipti dėmesį į kiekvieną paraudusį odos plotą.
Nykščio testas
Jei pastebėjote odos paraudimą ir įtariate I laipsnio pragulą, svarbu įsitikinti, ar yra kraujotakos sutrikimas. Siekdami tai nustatyti, naudokite nykščio testą.
Apie 3 sekundes nestipriai spauskite nykščiu paraudusią sritį. Atitraukite nykštį ir apžiūrėkite odą: jei po paspaudimo oda pabalo ir pabalusi oda vėl paraudonuoja, tai reiškia, kad kraujo apytaka yra. Šis reiškinys vadinamas reaktyviąja hiperemija. Pragulos nėra. Jei spalva nepakito, vadinasi, tai yra I laipsnio pragula. [13]

Su šlapimo, išmatų nelaikymu susijęs dermatitas
Be psichologinių problemų bei kitų nepatogumų, nuolatinis odos dirginimas šlapimu ar išmatomis gali pažeisti odą. Esant nepakankamai gerai asmens higienai, gali atsirasti iššutimų, opų, pragulų. Ypač greitai įvairių odos pažeidimų gali susidaryti lovoje gulintiems, negalintiems apsitarnauti ligoniams, seniems žmonėms. Senų žmonių oda dažniausiai yra plona, sausa, odos kraujotaka ribota, oda ypač lengvai pažeidžiama.
Dažniausios išmatų ar šlapimo nelaikančių pacientų odos problemos:
Maceracija– per didelė drėgmė lemia odos maceraciją, ji tampa labai jautri. Bet koks spaudimas, trintis tampa pavojingi. Net švelnus sauskelnių, paklodžių trynimasis gali pažeisti odą;
Nelaikymo dermatitas – dažna odos būklė, susijusi su šlapimo / išmatų nelaikymu. Kitaip dar vadinamas vystyklų dermatitu. Ji paveikia visų amžiaus grupių asmenis – nuo naujagimystės iki senatvės.
Odos priežiūros tikslas – palaikyti ją švarią, apsaugoti nuo išsausėjimo ir sudirginimo. Būtina prausti odą iš karto po tuštinimosi ir nusišlapinimo. Odą reikia švelniai nusausinti, bet jokiu būdu netrinti. Palaikant tinkamą drėgmės lygį, oda tampa glotni ir elastinga, sustiprėja jos apsauginės funkcijos. Reikėtų naudoti odos nesausinančias, nedirginančias priemones, pritaikytas nelaikymą patiriantiems pacientams, kurios efektyviai pašalina nešvarumus minimaliai trinant. Reikėtų stengtis palaikyti neutralų odos pH (tarp 4–7). [13]
Svarbu atsiminti, kad sauskelnės ir kiti plastikiniai reikmenys gali pakenkti sėdimajam ir gulimajam paviršiui ir pabloginti galimybę apsisaugoti nuo pragulų. Todėl visi nebūtini reikmenys turėtų būti nuimti. Kuo mažiau medžiagos yra tarp asmens ir pagrindo, tuo labiau palengvinamas spaudimas. Mechaninės odos ypatybės kinta reaguodamos į drėgmės ir temperatūros svyravimus; oda tampa jautresnė, padidėja spaudimo, šlyties ir trinties rizika. [13]
Pragulų profilaktika
Svarbiausias ginklas prieš pragulas –prevencija. Pragulų profilaktika yra komandinis darbas, į kurį įtraukiami visi pacientą prižiūrintys medicinos specialistai, svarbus dalyvis pats pacientas ir paciento artimieji. Pragulų prevencijai ypač svarbus teisingas ir laiku atliekamass pragulų prevencinių priemonių parinkimas.
Pragulų profilaktikos būdai
- Žinių apie pragulas, jų požymius, komplikacijas ir rizikos veiksnius joms atsirasti suteikimas pacientui ir jo artimiesiems.
- Spaudimo ir plėšimo jėgos sumažinimas – reguliarus kūno padėties keitimas.
- Aktyvių, savarankiškų kūno judesių skatinimas.
- Patogi lova ir vežimėlis, pritaikytas pacientui.
- Spaudimą mažinančių pagalbinių priemonių vartojimas.
- Tinkama odos priežiūra – švarios ir nepažeistos odos išsaugojimo būdai.
- Švari patalynė ir baltiniai iš natūralaus, gerai orą praleidžiančio, audinio.
- Teisinga kilnojimo technika.
- Odos kraujotakos atsistatymo laiko stebėjimas.
- Deguonies stygiaus korekcija.
- Visavertės dietos parinkimas ir reikiamo skysčių kiekio paciento organizme palaikymas.
- Paciento skatinimas aktyviai dalyvauti pragulų profilaktikoje [3]
Slaugytojo veiksmai prižiūrint paciento odą
- Atidžiai prižiūrėti odą: laikyti ją švarią, sausą, vengti nubrozdinimų, esant reikalui, pavilgyti, tepti drėkinamuoju kremu.
- Tikrinant odą vertinti, ar oda nedrėgna ir neįtrūkusi, ar nėra edemos, pakilusio karščio, sukietėjusios ar suminkštėjusios odos, egzemos ar išbėrimo. Reguliarius odos tikrinimas būtinas siekiant nustatyti ankstyvus pragulų požymius.
- Keičiant kūno padėtį ar tolygiau paskirstant atskiroms kūno dalims tenkantį svorį, atkreipti dėmesį į kiekvieną paraudusį odos plotą.
- Odos nešvarumus nuvalyti, kai tik jų atsiranda. Naudoti šiltą vandenį, švelnų muilą ar odos valymo priemones, kurios nedirgina odos.
- Stipriai netrinti. Geriausiai naudoti minkštą audeklą ar kempinę. Oda ją valant neturi būti šveičiama, kadangi šveitimas gali sukelti audinių pažeidimą, ypač gležniems pagyvenusiems pacientams.
- Prausti paciento kūną muilu ir šiltu vandeniu, po to sausai nušluostyti ir švelniai pamasažuoti galimas pragulų vietas.
- Stipriai nemasažuoti virškaulinių išsikišimų, kad nesukeltumėte poodinių audinių sužalojimo, kas skatina pragulų atsiradimą.
- Svarbu nepažeisti paciento odos jį verčiant ar keliant.
- Slaugytojo rankos turėtų būti sausos, švelnios, nagai trumpai kirpti, lygūs ir nudilinti. Nereikėtų mūvėti žiedų, segtis laikrodžio.
- Pozicijos keitimas, ypač kėlimo judesys, turi būti atliekami labai tiksliai pagal reikalavimus.
- Keičiant padėtį pacientą reikia pakelti, o ne tempti (traukti), kad nebūtų odos trynimo ir pažeidimo.
- Jei šlapimo nelaikymo priežastys nepagydomos, reikia naudoti specialius surinktuvus, po sėdmenimis patiesti sugeriamąją medžiagą, naudoti sauskelnes, išmokyti ligonius specialių šlapimo pūslės ir žarnyno treniravimo metodų.
- Po kiekvieno tuštinimosi ar šlapinimosi būtinas apiplovimas šiltu vandeniu ir nedirginančiu muilu, po apiplovimo reikia pavartoti drėkinamąsias priemones.
- Patalas turi būti dažnai perklojamas, sausas, be raukšlių ir trupinių. Tai ypač svarbu, kai pacientas gausiai prakaituoja, nelaiko išmatų ir šlapimo, nes dėl drėgnos patalynės, kai pacientas ilgai guli, oda sušlampa, šunta, sklinda blogas kvapas ir susidaro pragulų.
- Svarbu atkreipti dėmesį ir į paciento drabužius, jie irgi turi būti švarūs, sausi.
- Reikia keisti aplinkos veiksnius, sausinančius odą. Drėgmė patalpose negali būti mažesnė kaip 40 % ir patalpoje negali būti šalta.
Kūno sąlytis su paviršiais: kūno padėtys
Gulimosios ir sėdimosios padėtys turi būti pritaikomos taip, kad spaudimas tarp odos, kaulų iškilumų ir pagrindo būtų kuo mažesnis. Keičiant kūno padėtį svarbu atlikti taisyklingą pozicionavimą, tam panaudojant įvairias pozicionavimo priemones.
Gulėjimas. Padėtis 30° kampu, keičiant gulėjimą ant kairės ir dešinės pusės, atlaisvina kryžkaulį, klubakaulio klubinę skiauterę, klubus ir kulnus. Įsitikinkite, kad nėra spaudimo kojų pirštų, kulkšnių ir pėdų išorei ir vidui; padėties keitimas visada sudaro didesnį spaudimą kažkuriai kūno daliai. Pusiau sėdima padėtis lovoje padidina spaudimą kryžkauliui; padidėja šlyties rizika, jei pacientas slysta žemyn. Siekiant sumažinti spaudimą ir paguldyti/pasodinti pacientą pagal poreikį ir diagnozę gali būti naudojamos įvairios pagalvėlės
Padėtis gulint ant nugaros
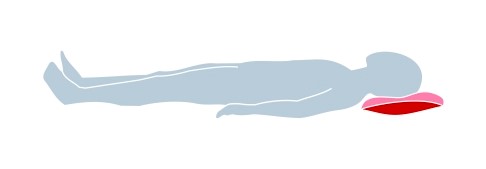
Gulinčio ant nugarosligonio galva ir pečiai turėtų būti truputį pakelti ant mažos pagalvės. Ligonio rankos gali būti pakeltos ant pagalvių arba padėtos išilgai liemens.
Fowler (Faulerio) padėtis

Faulerio arba pusiau sėdima padėtis, kai paciento galva ir liemuo yra pakelti 45– 90˚ kampu.Ligonio keliai gali būti sulenkti arba tiesūs.
Padėtis gulint ant pilvo

Gulint ant pilvo, kojos yra ištiestos, o galva pakreipta į šoną. Taip paguldyto ligonio kojos visiškai išsitiesia per klubų ir kelių sąnarius. Taigi ši padėtis apsaugo nuo klubų ir kelių lenkiančių kontraktūrų (sąnario judesių sumažėjimo). Ant pilvo ligonis paprastai guldomas tik trumpam. Ši padėtis tinka ligoniams po gerklės operacijų, kad lengviau ištekėtų skysčiai iš burnos, moterims po gimdymo ir t. t. Paguldytojo ant pilvo ligonio galvą pasukite į šoną ir padėkite nedidelę pagalvėlę. Taip pat mažas pagalvėles pakiškite po pilvu ir blauzdomis.
Simso padėtis (gulima pusiau ant šono padėtis)

Ligonis guli užėmęs tarpinę padėtį tarp šoninės ir gulimos ant pilvo. Apačioje esanti ranka padedama ligoniui už nugaros, o esanti viršuje sulenkiama per peties ir alkūnės sąnarį. Abi kojos palenktos į priekį nuo kūno. Viršuje esanti koja labiau sulenkta per klubo ir kelio sąnarius negu esanti apačioje. Simso padėtis taikoma profilaktiškai nuo pragulų nesąmoningiems, vemiantiems ligoniams, kad neužspringtų.
Padėtis gulint ant šono

Ligonis guli sulenkęs koją per klubo ir kelio sąnarį ir ją perkėlęs kiek į priekį nuo kūno. Kuo daugiau sulenkta koja per abu sąnarius, tuo stabilesnė kūno padėtis ir kūnas geriau išlaiko pusiausvyrą. Šoninė padėtis tinka, kai ligonis ilsisi arba miega.[7]
Kad pacientui būtų suteikta tinkama kūno padėtis, svarbu teisingai parinkti jam funkcinę lovą ir išnaudoti visas tokios lovos galimybes.
Sėdėjimas: didžiausia kūno svorio dalis tenka sėdmenims ir šlaunims. Pragulos dažniausiai atsiranda ties sėdynkauliais. Taisyklingai sėdima tada, kai sunkio jėga eina prieš nugarą ir yra nukreipta žemyn per sėdynkaulius. Tinkamas sėdėjimo aukštis toks, kai keliai yra tokiame pačiame aukštyje kaip klubai. Pėdos visada turi remtis į grindis arba pėdų atramą, nes kitaip sėdint netenkama stabilumo ir asmuo rizikuoja nuslinkti į priekį. Netaisyklinga sėdėjimo padėtis padidina spaudimą į sėdynkaulius. Užkirskite kelią šlyčiai ir trinčiai pasirūpindami, kad pacientas kėdėje (vežimėlyje) neslinktų žemyn. Jei asmuo sėdi ilgą laiką, svarbiausia, kad jam būtų patogu. Asmuo, geriausiai galintis nuspręsti, ar sėdėjimo padėtis gera, ar bloga, yra pats sėdintysis. Sėdint vežimėlyje būtina naudoti pragulų profilaktikos nes – pasėstus.
Vežimėlio pragulų profilaktikos priemonės: Pasėstai
Nepamirškite, kad pacientams, sėdintiems vežimėlyje ar kėdėje taip pat reikalinga apsauga nuo pragulų atsiradimo. Tam tikslui naudojami porolono, gėlio, oro ar kombinuoti pasėstai




|
Žmogui ilgai pasyviai sėdinčiam vežimėlyje turėtų būti parinktas vežimėlis su reguliuojamo atlošo kampu. Jo dėka lengvai galima pakeisti sėdimą kūno padėtį, tuo būdu pakeičiant spaudžiamus plotus, kuriems tenka krūvis. Rekomenduojama kas 15 minučių keisti atramos taškus: pasikelti ant rankų, pasilenkti į priekį, pasvirti į šoną. |
Kulnai –tai didelės pragulų susidarymo rizikos sritis. Mikrocirkuliacija čia menka ir kaulas yra arti odos. Labai svarbu visiškai pašalinti spaudimą. Pavyzdžiui, galima padėti pagalvėlę išilgai blauzdos. Dėmesio: įsitikinkite, kad nepadidėja spaudimas Achilo sausgyslei ir kad kulnas yra neuždengtas. Jei reikia, galima pakelti lovos kojūgalį 10° kampu siekiant padidinti veninio kraujo grįžimą ir sumažinti trombozių blauzdoje riziką.
Kūno sąlytis su paviršiais: spaudimo palengvinimas
Gera slauga ir pacientų pragulų profilaktika labai svarbu, tačiau klaidinga manyti, kad tinkamai slaugant ligonį pragulų išvengsime. Galima pasinaudoti naujausiomis pragulų profilaktikos priemonėmis, kurios yra naudojamos ne tik Euoropje, bet ir JAV, Australijoje.
Pirmoji prevencinė nė yra patikrinimas, kokios rūšies inys ar pasėstas naudojamas asmeniui, kuriam yra pragulų atsiradimo rizika. Visiems rizikos grupės asmenims turėtų būti skirtas spaudimą išlyginantis ar spaudimą sumažinantis pagrindas.
Spaudimo išlyginimas sumažina odai daromą spaudimą; naudojamos medžiagos yra poroloniniai, pluoštiniai, geliniai ar statiniai gaminiai. Pagrindą reikėtų parinkti pagal individualius asmens poreikius spaudimui sumažinti ir siekiant palengvinti kūno padėties keitimą. Reikėtų atkreipti dėmesį į paciento kūno svorį, pragulų atsiradimą, jau esamų pragulų laipsnį, gulint/sėdint praleidžiamą laiką ir mobilumą. Parinkti lovą taip pat labai svarbu. Lova turi būti ne per aukšta, jei asmenys gali patys įlipti į lovą ir iš jos išlipti. Laikui bėgant poreikiai gali kisti, todėl priemonių parinkimą reikia vertinti reguliariai. [13]
Aktyvumas: kūno padėties keitimas
Kūno padėties keitimas turėtų būti grindžiama individualiais asmens poreikiais ir paciento būkle. Paciento kūno padėties keitimo tikslas yra sumažinti spaudimą į audinius. Padėties keitimas – geriausias taikytinas pragulų prevencijos būdas.
- Padėties keitimo dažnumas individualus.
- Jis priklauso nuo pragulų išsivystymą skatinančių veiksnių, odos tolerancijos, paciento aktyvumo lygio, judėjimo funkcijos, ligos sunkumo.
- Paprastai kūno padėtis keičiama kas 2 val. – tai optimalu ir geriausiai padeda apsaugoti pacientą nuo pragulų.
- Bet kuriuo atveju tai turi būti daroma ne rečiau kaip 4 kartus per dieną.
- Jei paciento būklė nėra labai sunki, vartytis ar kitaip keisti padėtį gali ir jis pats.
- Keičiant padėtį pacientą reikia pakelti, o ne tempti (traukti), kad nebūtų odos trynimo ir pažeidimo.
- Pritaikius individualias pragulų profilaktikos priemones, kūno padėties keitimo dažnis lieka toks pat.
- Reikia sudaryti sąlygas pacientui laisvai, atsižvelgiant į galimybes, judinti galūnes (pvz., apklotas ties pėdomis turi būti gana laisvas, kad ligonis galėtų judinti pėdas), stengtis išlaikyti natūralius stuburo linkius, kad būtų išvengta jų deformacijų.
- Paciento galūnės per alkūnes, klubus ir kelius turi būti lengvai sulenktos.
- Pacientui reikia patarti vengti vieną kūno dalį, kurioje yra atsikišusių kaulų, užkelti ant kitos kūno dalies.
Kiekvienam pacientui, kuriam nustatyta pragulų atsiradimo rizika, turi būti sudarytas nuolatinis padėties keitimo planas. Apie jį turi būti informuoti visi slaugantys asmenys.
Paciento kūno padėties keitimo grafikas - pavyzdys:

Pozicijos keitimas, ypač kėlimo judesys, turi būti atliekami labai tiksliai pagal reikalavimus.


Sveikatos apsaugos ministerijos pavedimu Slaugos darbuotojų tobulinimosi ir specializacijos centras (dabar Sveikatos priežiūros ir farmacijos specialistų kompetencijų centras) parengė paciento saugaus kilnojimo standartą.Paciento saugaus kilnojimo standartas parengtas siekiant taisyklingai, ergonomiškai keisti paciento kūno padėtį, nepakenkiant pacientui ir išsaugant slaugančiųjų asmenų sveikatą. Šis Standartas nustato slaugančiųjų asmenų veiksmus pakeliant, perkeliant pacientą, keičiant jo kūno padėtį.
Nuoroda į paciento saugaus kilnojimo standartą:
Keičiant pacientų kūno padėtį labai svarbu naudoti vartymą ir perkėlimą palengvinančias nes: slystančias paklodes, puspaklodes, vartymo įrenginius.
Keičiant paciento padėtį jį reikia pakelti, o ne tempti (traukti), kad nebūtų odos trynimo ir pažeidimo. Jei tik įmanoma, naudokite pagalbines priemones pacientams perkelti ar jų padėčiai pakeisti; jos praverčia ir personalui, ir pacientams, sumažina pažeidimų dėl šlyties arba trinties riziką.
|
Po pacientu patiesiamos vartymo paklodės |
Rankovės formos vartymo paklodės |
|
Plonos patiesiamos vartymo paklodės |
Vartymo paklodės su apsauga nuo šlapimo |




Aktyvinimas: judėjimo reikšmė
Fizinis aktyvumas ženkliai sumažina pragulų atsiradimo riziką bei pagerina pragulų gijimą. Mažai judančiam pacientui, fizinis aktyvumas pagerina audinių kraujotaką, padeda išlaikyti raumeninio audinio masę bei palaiko jo tonusą.
|
Tikslas: paciento aktyvumas per parą ne mažiau kaip 6 valandas. |
Pacientas aktyvinamas pagal jo galimybes:
- Pacientas sodinamas lovoje, kai būklė stabilizuojasi.
- Pirmą kartą sodinant pacientą stebima, ar jis nepajuto silpnumo, dusulio. Pirmą kartą rekomenduojama sėdėti apie 5 min. Jei pacientas nepavargsta, sėdėjimo laikas ilginamas.
- Pacientas sodinamas keletą kartų per dieną. Kai leidžia fizinė būklė, sodinamas nuleistomis kojomis.
- Jei pacientas negali savarankiškai judėti – atliekama pasyvi judesių mankšta. Palaipsniui didinama judesių apimtis.
- Svarbu leisti pacientui atlikti veiksmus, kuriuos jis gali atlikti savarankiškai. Paraginkite jį atlikti kuo daugiau veiksmų.
- Kai pacientas sėdėdamas jaučiasi gerai, padedama jam atsistoti ir palaipsniui žengti pirmus žingsnius bei išlaikyti pusiausvyrą.
- Pasitarkite su specialistais dėl pacientui tinkamų fizinių pratimų, lengvos mankštos, užtikrinkite, jog pacientas neužsibūtų per ilgai vienoje padėtyje, naudokite pagalbines priemones, padedančias judėti.
|
Svarbu užtikrinti paciento saugumą sėdint, stovint ir vaikštant. |
LITERATŪROS SĄRAŠAS:
- Pressure Ulcer Terminology EPUAP will continue to use the terminology and classification according to the 2017 Clinical Guidelines. Prieiga internetu: http://www.epuap.org/
- Kriščiūnas A, Savickas R. Pragulų etiopatogenezė, konservatyvus gydymas ir profilaktika. Kaunas: KMU leidykla, 2005, p. 4-49.
- Kalibatienė D., Čepanauskienė R. ir kiti. Klinikinė slauga. Vilnius: UAB „Greita spauda“, 2008, p. 253, 255, 258
- EPUAP, NPUAP, PPPIA, 2014, p. 38–39.
- Pragulos. Simptomai, priežastys, eiga ir gydymas. Prieiga per internetą:http://ligos.sveikas.lt/lt/ligos/odos_ligos/pragulos.
- Kriščiūnas A, Savickas R. Konservatyvus pragulų gydymas ir profilaktika. Prieiga per internetą: http://elibrary.lt/resursai/Ziniasklaida/Medicine/Gydymo_menas/GM_2005_09_(121).pdf.
- Šulgienė-Rabikauskienė A.-J. Slaugos pagrindai. Mokomoji knyga. Kaunas: Pagyvenusios moters veiklos centras, 2007, p. 6-8.
- Paciento saugaus kilnojimo standartas. Prieiga per internetą: http://www.slaugivita.com/image/data/Failai/Paciento%20saugaus%20kilnojimo%20standartas%202013.01.08.pdf
- Pressure Ulcers: Prevention, Evaluation and Management. Priega per internetą:http://www.aafp.org/afp/2008/1115/p1186.html.
- Šeškevičius A., Paliatyvioji slauga: paciento odos pažeidimai, Lietuvos bendrosios praktikos gydytojas 2008, tomas XII, Nr. 2.
- Lietuvos medicinos norma MN 28:2011. Bendrosios praktikos slaugytojas. Teisės pareigos, kompetencija ir atsakomybė.
- LR SAM 2004 M. BALANDŽIO 8 D. ĮSAKYMAS NR. V-208 „DĖL BŪTINOSIOS MEDICINOS PAGALBOS IR BŪTINOSIOS MEDICINOS PAGALBOS PASLAUGŲ TEIKIMO TVARKOS BEI MASTO PATVIRTINIMO“


















